中山医院完成上海首例离体肝切除联合自体肝移植术治疗巨大肝血管瘤和胆管结石患者
转自:上观新闻
肿瘤巨大、位置深、正常肝脏仅剩一小叶,无需换肝也可以治愈!来自福建的51岁张先生就接受了这样的手术——离体肝切除联合自体肝移植术,今日(8月30日)已顺利出院。此项手术在上海尚属首例。

今年7月14日,张先生因腹胀伴反复高热(最高达到39°C)来到中山医院肝外科就诊。磁共振提示肝尾叶有巨大血管瘤(24.0×22.5×11cm),严重压迫周围肝脏组织,肝内胆管内充满了结石,正常肝脏只剩下右叶一小部分。
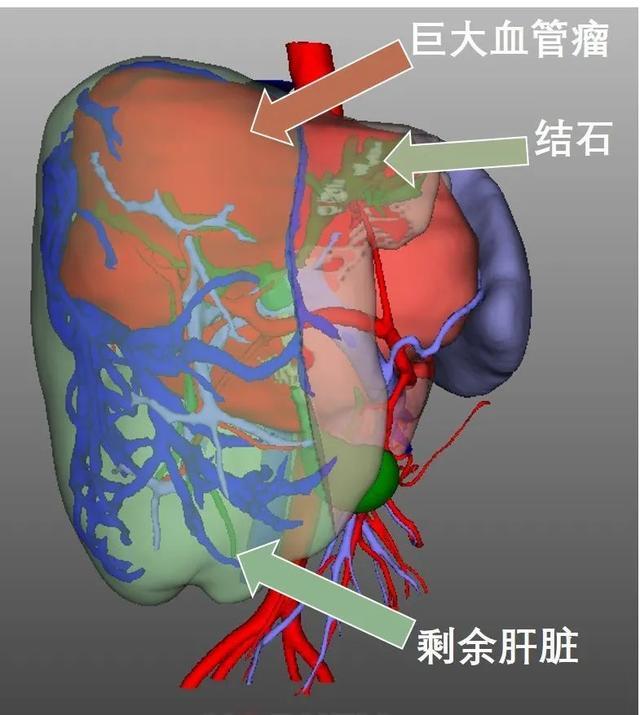
由于患者血管瘤巨大,导致周围肝脏组织萎缩;肝内胆管结石导致病人反复高热,长期还会有胆管癌变的可能。血管瘤之大实属罕见,而且在肝脏最深的部位-尾状叶,挤压了肝内重要的血管、胆管等结构,通过常规肝切除手术极易损伤肝脏血管造成术中大出血,或导致肝脏解剖生理功能毁损和术后肝功能衰竭,后果不堪设想。肝外科主任周俭带领黄晓武、史颖弘、王征3位教授、肖永胜、丁振斌、贺轶锋3位副教授等,与麻醉科缪长虹主任、周荻博士以及肝外科重症监护室王婷主任、杨柳晓副主任医师一起讨论后,决定使用离体肝切除联合自体肝移植解决这个难题,并进一步按照要求完成了上海市卫健委的手术备案。
8月9日,在樊嘉院士的亲自指导下,周俭教授率领肝外科团队从早上8点到下午5点,历时9小时,成功完成了该项手术。全肝游离、全肝切除、肝脏冷灌注、下腔静脉人工血管临时重建、门-腔静脉临时改道分流、巨大血管瘤切除、萎缩的左肝叶切除、胆道内取石、肝脏血管和胆管查漏修补,直至最后肝脏重新原位种植回腹腔内……每一步都按照术前制定的方案有条不紊地进行。由于巨大血管瘤的挤压,肝脏外形和肝脏大血管、胆管都出现了严重的变形,给全肝切除、血管瘤切除和肝脏的回植带来了很多困难,但在手术团队共同努力下,这些问题都一一化险为夷。
据介绍,离体肝切除联合自体肝移植手术是将复杂肝切除技术、器官低温灌注技术、静脉转流技术、肝脏移植技术有机结合,应用到现代肝胆外科技术中,是肝胆外科和肝脏移植手术的高难技术:同种异体原位肝移植只需要将肝脏管道结构一一吻合,患者经历的无肝期较短,通常在一个小时以内。而自体肝移植需要在肝脏离体的情况下进行病灶切除,同时修补、重建相关血管及胆道,无肝期时间长,给麻醉和手术过程增加了很多不确定性。国家卫健委于今年已将自体肝移植技术列为限制类技术加以严格的监管。离体肝切除联合自体肝移植手术多在我国西北地区开展,用于治疗肝包虫病,而在东部沿海地区,由于病种限制,此类技术开展较少,在上海更无成功先例。

该例手术中,医生需将肝脏连同肿瘤整块切除,在无血的状态下“精雕细琢”、去除肝脏内的肿瘤病灶和胆道结石、不损伤重要管道结构以保证余肝正常功能,最后把无瘤的肝脏移植回体内。这一过程环环相扣,出现任何一个问题,都会导致肝脏回植后大出血或者术后肝脏胆漏、肝功能衰竭等而导致手术失败。中山医院肝外科团队有着每年5000余例肝切除手术和累计近3000例肝移植手术的丰富经验,因此有充足的信心挑战这个“硬骨头”。术前,由肝外科、麻醉科、手术室、重症监护室等多个科室组成的MDT团队制定了严密的治疗计划,对各个环节可能出现的问题都制定了相应的对策。术后,张先生被转入监护室进行密切监护治疗,在监护室及病房医护人员的精心诊疗护理下,张先生恢复良好,今天顺利康复出院。
