诊疗指南丨中国急性早幼粒细胞白血病(2018年版)
转自:多瑞医药
中国急性早幼粒细胞白血病诊疗指南
急性早幼粒细胞白血病(APL)是一种特殊类型的急性髓系白血病(AML),绝大多数患者具有特异性染色体易位t(15;17)(q22;q12),形成PML-RARα融合基因,其蛋白产物导致细胞分化阻滞和凋亡不足,是APL发生的主要分子机制[1,2]。APL易见于中青年人,平均发病年龄为44岁,APL占同期AML的10%~15%,发病率约0.23/10万[1]。APL临床表现凶险,起病及诱导治疗过程中容易发生出血和栓塞而引起死亡。近三十年来,由于全反式维甲酸(ATRA)及砷剂的规范化临床应用,APL已成为基本不用进行造血干细胞移植即可治愈的白血病[3,4]。
1
初诊患者入院评估
1.病史和体检
2.血液检查:血常规、血型,外周血涂片,生化,DIC相关指标检查,输血前有关传染性病原学检查。
3.骨髓检查:
(1)细胞形态学和组织化学:
以异常的颗粒增多的早幼粒细胞增生为主,且细胞形态较一致,胞质中有大小不均的颗粒,常见呈柴梱状的Auer小体。
(2)免疫分型:
免疫分型在APL诊断中起到辅助作用。
(3)细胞遗传学:
典型APL表现为t(15;17)(q22;q12)。变异型APL占2%。5%的APL患者核型正常。常规染色体检测有时还可发现除t(15;17)以外的附加染色体异常。
(4)分子生物学:
①PML-RARα融合基因:98%以上的APL患者存在PML-RARα融合基因,另有低于2%的APL患者为其他类型融合基因(见以下变异型APL诊断标准),检测PML-RARα融合基因是诊断APL的最特异、敏感的方法之一,也是APL治疗方案选择、疗效评价、预后分析和复发预测最可靠的指标。实时定量PCR(RQ-PCR)可在99%的典型APL患者中检出PML-RARα融合基因,但仍有1%的APL患者可出现假阴性。
②基因突变:部分APL患者可伴有FLT3-ITD突变。
4.其他检查:心电图,超声心动图(必要时),胸片,腹部B超或CT(必要时)。
5.如外周血血小板计数及纤维蛋白原定量明显下降,存在严重出血倾向时,则不建议行PICC插管。
2
诊断和分层
(一)诊断
1.FAB分型为AML-M3。
2.WHO2016年分型为伴重现性遗传学异常急性髓系白血病亚型下的APL伴PML-RARα阳性。
3.t(15;17)APL的诊断标准:PML-RARα融合基因阳性或染色体/FISH证实t(15;17)(q22;q12)时可确诊。
(二)预后分层
1.ATRA联合化疗作为一线治疗模式下的预后分层[8]:
(1)低危:WBC≤10×109/L,PLT≥40×109/L。
(2)中危:WBC≤10×109/L,PLT<40×109/L。
(3)高危:WBC>10×109/L。
2.ATRA联合砷剂作为一线治疗模式下的预后分层:
(1)低危:WBC≤10×109/L。
(2)高危:WBC>10×109/L。
3
治疗
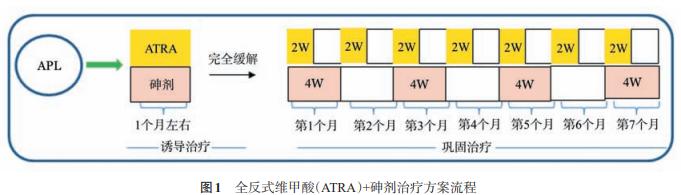
(1)诱导治疗:
ATRA25mg·m-2·d-1同时联合三氧化二砷(简称亚砷酸)0.16mg·kg-1·d-1或复方黄黛片60mg·kg-1·d-1,直到完全缓解(CR),总计约1个月[治疗前WBC(4~10)×109/L,予以羟基脲1.0g,每日3次,口服,应用天数按白细胞计数而定;治疗前WBC<4×109/L,待治疗中WBC>4×109/L时加羟基脲1.0g,每日3次,口服,应用天数按白细胞计数而定;治疗中WBC>10×109/L时,酌情加用蒽环类药物或阿糖胞苷(Ara-C)]。
(2)巩固治疗:
ATRA25mg·m-2·d-1×2周,间歇2周,为1个疗程,共7个疗程。亚砷酸0.16mg·kg-1·d-1或者复方黄黛片60mg·kg-1·d-1×4周,间歇4周,为1个疗程,共4个疗程。总计约7个月。
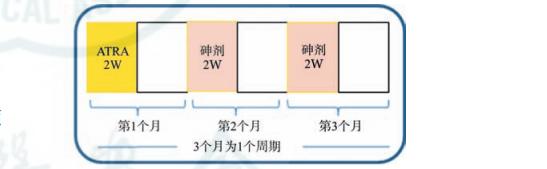
(3)维持治疗(可用或不用):流程见图2。本文中亚砷酸均为静脉滴注。复方黄黛片(主要含四硫化四砷的复方制剂)及ATRA均为口服。
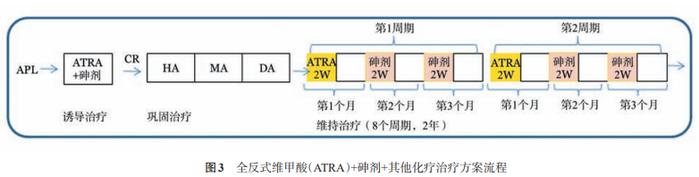
2.ATRA+砷剂+其他化疗治疗方案【备选】[14]:流程见图3。
3.ATRA+其他化疗治疗方案【砷剂不耐受或无砷剂药品时】[2]:
(1)诱导治疗:
ATRA25mg·m-2·d-1直到CR,DNR45mg·m-2·d-1静脉注射或IDA8mg·m-2·d-1静脉注射,第2、4、6天。
(2)巩固治疗(2个疗程):
ATRA25mg·m-2·d-1×14d+DNR(45mg·m-2·d-1静脉注射)或IDA(8mg·m-2·d-1静脉注射)×3d,间歇28d,为1个疗程。共2个疗程。
(3)维持治疗:
每3个月为1个周期:ATRA25mg·m-2·d-1,第1~14天;6-巯基嘌呤(6-MP)50~90mg·m-2·d-1,第15~90天;甲氨蝶呤(MTX)5~15mg/m2,每周1次,共11次。共8个周期,维持治疗期总计约2年余。
(二)高危APL患者的治疗
1.ATRA+砷剂+化疗诱导、化疗巩固、ATRA/砷剂交替维持治疗。
2.ATRA+砷剂+化疗诱导、ATRA+砷剂巩固、ATRA/6-MP/MTX维持治疗[2,15]。
(三)首次复发APL患者的治疗
一般采用亚砷酸±ATRA±蒽环类化疗进行再次诱导治疗。诱导缓解后必须进行鞘内注射,预防中枢神经系统白血病(CNSL)。达再次缓解(细胞形态学)者进行PML-RARα融合基因检测,融合基因阴性者行自体造血干细胞移植或亚砷酸巩固治疗(不适合移植者)6个疗程,融合基因阳性者进入临床研究或行异基因造血干细胞移植。再诱导未缓解者可加入临床研究或行异基因造血干细胞移植[1,2]。
4
疗效评价和监测
1.诱导阶段评估:
ATRA的诱导分化作用可以持续较长时间,在诱导治疗后较早行骨髓评价可能不能反映实际情况。因此,骨髓形态学评价一般在第4~6周、血细胞计数恢复后进行,此时,细胞遗传学一般正常,而PML-RARα或发病时相应异常基因转录本在多数患者仍为阳性。CR标准同其他AML[16,17]。
2.微小残留病(MRD)监测:
建议采用定量PCR监测骨髓PML-RARα转录本水平[18],治疗期间建议2~3个月进行1次分子学反应评估,持续监测2年。上述融合基因持续阴性者继续维持治疗,融合基因阳性者4周内复查。复查阴性者继续维持治疗,确实阳性者按复发处理。流式细胞术因对于APL的MRD敏感性显著小于定量PCR,因此不建议单纯采用流式细胞术对APL进行MRD监测。
5
支持及其他治疗
1.临床凝血功能障碍和出血症状严重者
首选为原发病的治疗。
2.高白细胞APL患者的治疗
不推荐白细胞分离术。可给予水化及化疗药物。
3.APL分化综合征[19]
分化综合征通常发生于初诊或复发患者,WBC>10×109/L并持续增长者,应考虑停用ATRA或亚砷酸,或者减量,并密切关注体液容量负荷和肺功能状态,尽早使用地塞米松(10mg,静脉注射,每日2次)直至低氧血症解除。
4.砷剂不良反应监测
治疗前进行心电图(评估有无QT间期延长)检查,外周血的肝功能和肾功能相关检查;同时要注意口服砷剂患者的消化道反应。
5.CNSL的预防和治疗
低中危APL患者,ATRA联合砷剂作为一线治疗方案中建议预防性鞘内治疗;高危APL或复发患者,因发生CNSL的风险增加,对这些患者应进行至少2~6次预防性鞘内治疗。对于已诊断CNSL患者,按照CNSL常规鞘内方案执行。
6.APL诱导治疗期间不主张应用G-CSF。
7.对于有高凝及血栓形成的患者可应用抗凝药物进行治疗。
8.肺功能损害:治疗中应注意肺功能情况。
9.肾功能损害:间断复查肾功能,防止肾功能损害的出现。
参加指南讨论的专家:中国医学科学院血液学研究所、血液病医院(王建祥、秘营昌);上海交通大学附属瑞金医院(沈志祥、李军民、赵维莅);北京大学人民医院、北京大学血液病研究所(黄晓军、江滨、主鸿鹄);哈尔滨血液病肿瘤研究所(马军、邱林);苏州大学附属第一医院(吴德沛);浙江大学附属第一医院(金洁);四川大学附属华西医院(刘霆);福建医科大学附属协和医院(胡建达)
来源:中华血液学杂志2018年3月第39卷第3期
(转自:多瑞医药)
