血压到底控制到多少合适?专家在ESC现场“吵”起来了
转自:医学界

血压越低越好?住手啊,不要再打了
撰文:桂枝
血压控制是绝大多数慢性病患者的终身课题,然而在临床实践中,医生和患者往往会面临这样的难题——血压到底控制到多少合适,是越低越好吗?这一问题如果由不同专业的医生回答,极有可能给出不同的答案。2023年欧洲心脏病学会(ESC)年会就这一问题展开了激烈辩论,医学界心血管频道第一时间带你领略学术交锋。
大会讲者KazemRahimi教授持正方观点
血压就该尽量低才好
老驸犹疾嘶:年龄越大,血压越高?
对于世界不同地区的人群而言,近年来平均血压的变化趋势有所不同,以1975到2015年间的女性数据为例:高收入西方国家以及高收入亚太地区的平均收缩压(SBP)逐渐降低,亚洲大部分地区、大洋洲等地的平均SBP则逐渐升高(图1)。这表明,过去四十年来,全球血压的最高水平已从高收入国家转移到南亚和撒哈拉以南非的低收入国家,中东欧的血压也持续居高不下[1]。
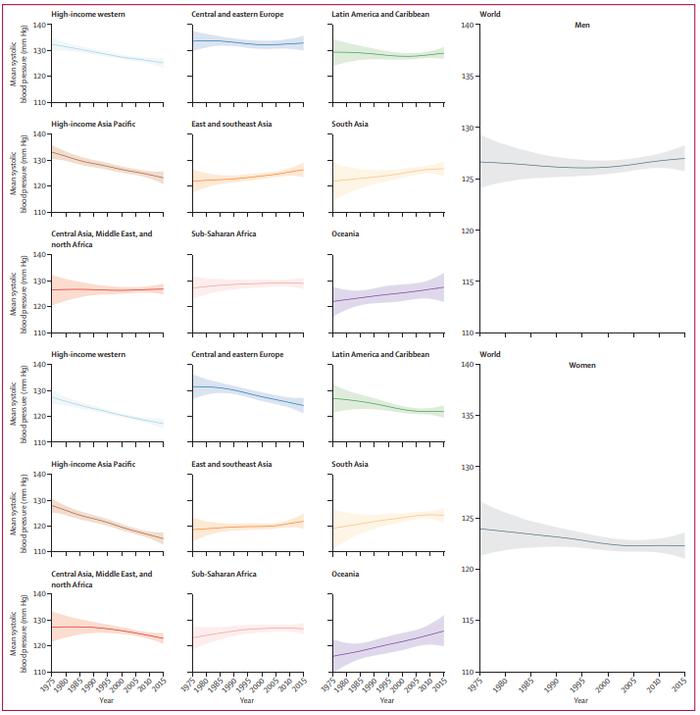
而似乎远离喧嚣的人们血压更低,并且也没有随着年龄的增长而增长[2]。这样看来,工业化、城市化让人“久在樊笼里”,才有了年龄越大血压越高的刻板印象,颇有些“血压也得看投胎”的讽刺意味,实际上是医学背后的社会、经济等多因素的共同结果,这就指向一个复杂的现实问题:不同地区对生理血压的定义应该是不同的。那么,第一个灵魂问题就随之而来:生理上,正常的血压水平应该是多少?
复得返自然:不是高血压,降压有益?
关于第一个灵魂问题,KazemRahimi教授认为宜非工业化国家的血压水平为观察对象。以南美洲亚马逊雨林中的印第安人部落为例,原住民们没有不健康的生活方式,没有超量的盐、酒精、久坐缺乏锻炼等,他们的平均SBP在90-100mmHg左右,并且男女原住民都没有发现随着年龄增长而增加(图2)。
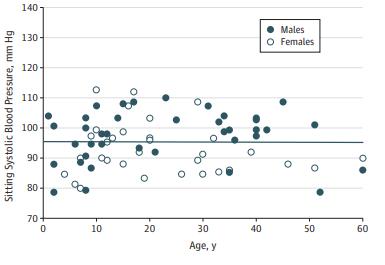
通过这一例子,KazemRahimi教授认为这个SBP的水平足够支持正常的生理活动。在健康人群中,SBP介于90-100mmHg的患者心血管疾病(CVD)风险最低[3]。但根据全球疾病负担(GBD)研究,因血压升高而过早死于CVD的患者预计有1000万,其中约300万患者的平均SBP低于140mmHg[4]。
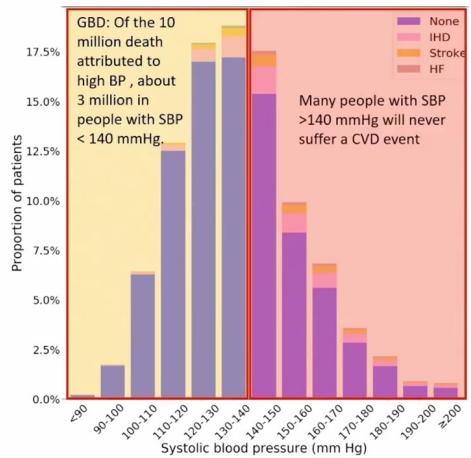
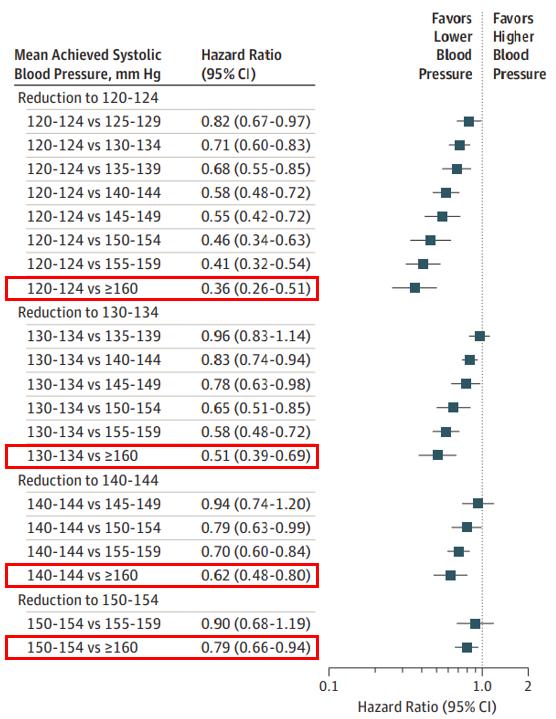
然而这些患者并非高血压患者,那么第二个灵魂问题也来了:对于血压不高的患者而言,降压药有益吗?去年一项关于强化降压的英国受试者荟萃分析,纳入了35万名受试者数据后发现[5]:在相同的降压幅度下,严重CVD风险降低的相对幅度也是一致的。换言之,如果把SBP从160mmHg降到150mmHg,CVD风险降低的比例和把血压从130mmHg降到120mmHg是一样的。而2021年发表于柳叶刀的BPLTTC研究表明:无论以前是否诊断出CVD,甚至在血压正常或正常高值的情况下,SBP每降低5mmHg,严重CVD风险降低约10%,说明降压药对于严重CVD一级和二级预防有价值[6]。
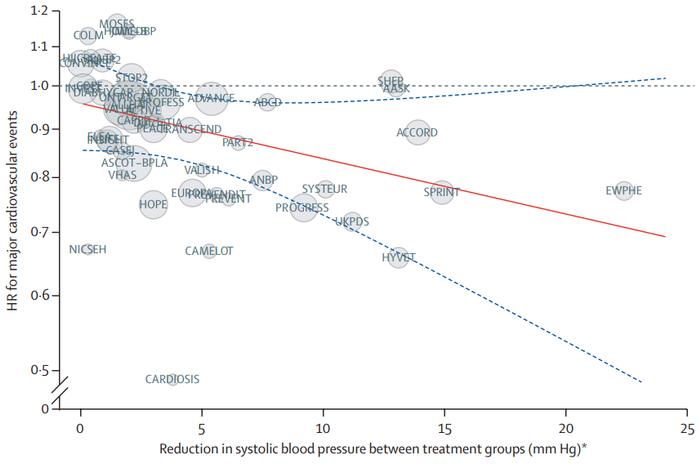
而其他的研究数据也都支持这一点,即:血压降至最低水平的跨度越大,CVD的发病率降低幅度就越大[7]。
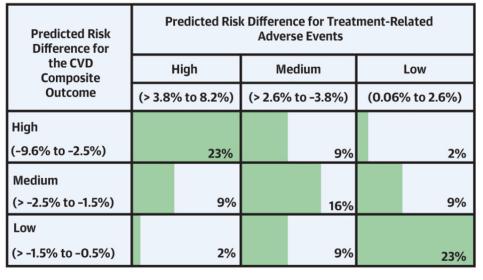
总而言之,KazemRahimi教授认为:我们目前对正常或良好血压的看法可能是错误的,鉴于以上的结论,可以考虑使用降压药将血压降得更低以保护心血管。并且既然降压幅度一致带来的是同样的获益,那么用血压对人群进行分层似乎不如直接拿CVD风险进行分层更有效率——无论基础的CVD风险有多高,降压的保护效应是类似的,然而当基础的CVD风险增加时,降压带来的CVD绝对风险降低程度也逐渐增加[8]。即便强化降压会有更多的不良事件,但是CVD风险也会降低更多(图5),而这里的不良事件并非与基础血压水平有关。换句话说,在降压治疗中,并不是基础血压低就容易有不良事件,而基础血压高就不会有不良事件,因此血压应该尽可能低才好。KazemRahimi教授认为,对于高CVD风险的患者而言,原则上可以不考虑其基础血压就进行降压药干预,不过凡是凡物都有例外,但这些例外不应该成为否定原则的理由。
大会讲者ReinholdKreutz教授持反方观点
血压不是越低越好
无花空折枝:没有证据,何谈益处?
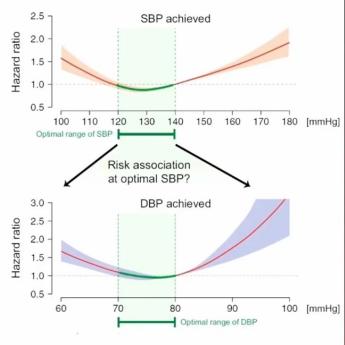
ReinholdKreutz教授幽默地表示,毋庸置疑非常低的血压无益于健康,如果血压降到0,这个话题就没有辩论的意义。以心电图有左心室肥厚改变(ECG-LVH)的患者数据为例,有研究发现平均SBP低于130mmHg的中老年患者心脏死亡风险和全因死亡风险要比无ECG-LVH且平均SBP低于130mmHg的患者分别高1.98倍和1.74倍,并且这种高风险与血压控制达标范围无关[10]。而在其他研究中,则发现血压控制达标确实可以降低CVD风险,但并非达标血压越低,风险就越低(图6)[11]。
虽然早在20年前,柳叶刀上的研究就表明:卒中的死亡风险从115/75mmHg血压开始就呈线性增长[12],但是现行的高血压标准(≥140/90mmHg)却源于RCT的证据,难道就要因此改变高血压的标准吗?答案是NO,最根本的原因在于:对于高血压标准以下的大部分患者而言,降压治疗是没有益处的。
一叶难障目:方法学取巧,并不普适!
在一些声称对于非高血压患者强化降压有益的研究中,其受试者本就已经接受降压治疗,他们的血压并非原始状态[13]。如果去掉这一因素,其基础血压势必高于试验中所测得的血压,也就是说他们未必就是非高血压患者。而在HOPE-3试验则表明[14],中度CVD风险和SBP值处于正常高值范围的人群,降压治疗(降低6mmHg)并不能降低严重不良心血管事件(MACE)的风险,而在SBP大于143.5mmHg的亚组中可观察到MACE风险降低27%。而前面提到证明”血压降低5mmHg而CVD风险即降低10%”的荟萃分析中,HOPE-3试验却被排除在分析之外,并且彼项研究认为“无论基础血压多少,降压幅度相同则CVD风向降低幅度相同”的结论目前缺乏可靠证据。ReinholdKreutz教授认为其研究结论与CVD发病无关,而最令人存疑的是,这一研究结论竟然可以用于84岁及以上的患者。而如果仔细观察,则会发现:即使BPLTTC研究纳入的对照组受试者MACE风险都非常高!这表明,BPLTTC研究的结论并不能应用于所有人群,而应该局限于高危人群。此外,在洛沙坦与阿替洛尔的对比试验中,洛沙坦仅仅在平均SBP控制的疗效上优越1.2mmHg,就观察到了卒中发生风险减少25%的优秀表现[15]。而BPLTTC采取的5mmHg作为观察单位,会直接将这种相对风险的减少放大至71%,这无疑是一种夸大。因此,BPLTTC的结论对于CVD风险高的人群尚有价值,但并不能普适于所有人群。
来者之可追:降压的目标多少合适?
此外,基于目前的权威指南,降压目标不应低于120/70mmHg,原因主要有3点:
并无一致的证据表明,降压更多具有保护增强的效应
有可能造成其他风险,如脑梗死等
副作用、治疗中断和血压反弹事的风险增加
而在VALUE试验将高心血管风险且高血压患者血压持续降低至<140/90mmHg即发现显著。其中,将血压降低至<130/80mmHg只会对卒中带来一些潜在益处,而其他风险(首次CVD发作时间、CVD、CVD相关死亡、全因死亡、心梗以及需住院的心衰)仍然类似(图7)[16]。
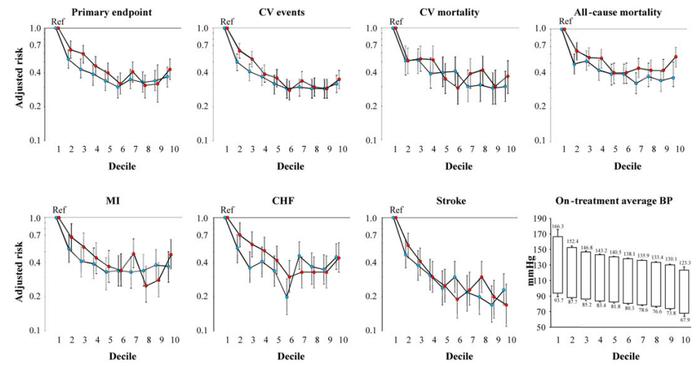
并且,如果需要讨论血压是否越低越好,应该多关注以降压目标为主题的证据,而自2018年以来,只有中国的STEP研究提供了新的证据[17]: 在老年高血压患者中,SBP目标为110mmHg-130mmHg的强化治疗比目标为130mmHg-150mmHg的标准治疗的CVD发生率更低。而除此之外,如果80岁以下老年人有高危的并发症,如脑梗,就不应当强化降压;对于80岁以上的患者,仍然缺乏强化降压的证据;对于非常虚弱的患者和60岁-80岁之间有相关并发症的患者证据有限。况且,目前世界范围内以140/90mmHg为标准的血压控制达标率都很差[18],强化降压更是水中月、镜中花。根据目前网络上对于2023版《中国高血压防治指南》的更新披露,我国也开始意识到血压管理的目标应该“因人制宜”:
对于无合并症的一般高血压患者以及65-79岁老年高血压患者,建议<140/90mmHg,这一群体如能耐受可进一步降至更低的理想血压<130/80mmHg
对于80岁以上高龄老年高血压患者,建议<150/90mmHg
对于心血管高危/很高危以及有合并症的高血压患者,在可耐受的情况下,建议<130/80mmHg
而在2023年欧洲高血压学会(ESH)的更新草稿中,血压目标的推荐也展现了个体化管理的思想(图8)[19]。
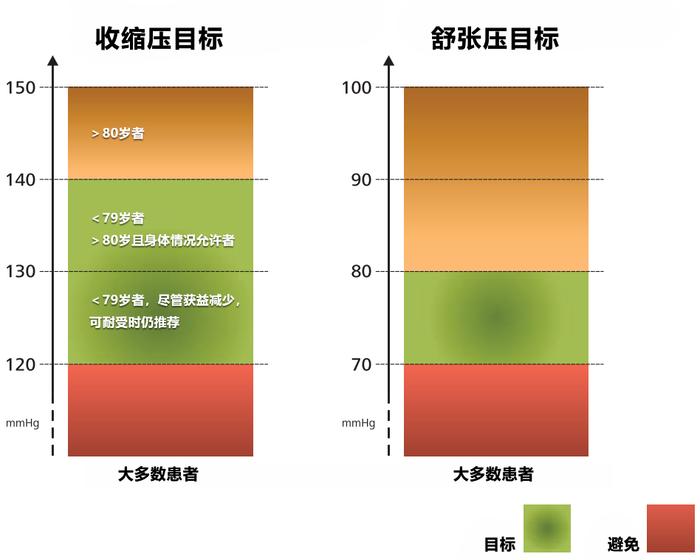
因此降压并目标并非越低越好,目前而言还是一句话:听指南的。
参考文献:
[1] ZhouB,BenthamJ,DiCesareM,etal.Worldwidetrendsinbloodpressurefrom1975to2015:apooledanalysisof1479population-basedmeasurementstudieswith19·1millionparticipants[J].TheLancet,2017,389(10064):37-55.
[2] MuellerNT,Noya-AlarconO,ContrerasM,etal.AssociationofagewithbloodpressureacrossthelifespaninisolatedYanomamiandYekwanavillages[J].JAMAcardiology,2018,3(12):1247-1249.
[3] WheltonSP,McEvoyJW,ShawL,etal.Associationofnormalsystolicbloodpressurelevelwithcardiovasculardiseaseintheabsenceofriskfactors[J].JAMAcardiology,2020,5(9):1011-1018.
[4] MurrayCJL,AravkinAY,ZhengP,etal.Globalburdenof87riskfactorsin204countriesandterritories,1990–2019:asystematicanalysisfortheGlobalBurdenofDiseaseStudy2019[J].Thelancet,2020,396(10258):1223-1249.
[5] CanoyD,CoplandE,NazarzadehM,etal.Antihypertensivedrugeffectsonlong-termbloodpressure:anindividual-leveldatameta-analysisofrandomisedclinicaltrials[J].Heart,2022,108(16):1281-1289.
[6] RahimiK,BidelZ,NazarzadehM,etal.Pharmacologicalbloodpressureloweringforprimaryandsecondarypreventionofcardiovasculardiseaseacrossdifferentlevelsofbloodpressure:anindividualparticipant-leveldatameta-analysis[J].TheLancet,2021,397(10285):1625-1636.
[7] BundyJD,LiC,StuchlikP,etal.Systolicbloodpressurereductionandriskofcardiovasculardiseaseandmortality:asystematicreviewandnetworkmeta-analysis[J].JAMAcardiology,2017,2(7):775-781.
[8] BloodPressureLoweringTreatmentTrialists'Collaboration.Bloodpressure-loweringtreatmentbasedoncardiovascularrisk:ameta-analysisofindividualpatientdata[J].TheLancet,2014,384(9943):591-598.
[9] BressAP,GreeneT,DeringtonCG,etal.Patientselectionforintensivebloodpressuremanagementbasedonbenefitandadverseevents[J].JournaloftheAmericanCollegeofCardiology,2021,77(16):1977-1990.
[10] HeimarkS,MehlumMH,ManciaG,etal.Middle-AgedandOlderPatientsWithLeftVentricularHypertrophy:HigherMortalityWithDrugTreatedSystolicBloodPressureBelow130mmHg[J].Hypertension,2023.
[11] BöhmM,SchumacherH,TeoKK,etal.Achieveddiastolicbloodpressureandpulsepressureattargetsystolicbloodpressure(120–140mmHg)andcardiovascularoutcomesinhigh-riskpatients:resultsfromONTARGETandTRANSCENDtrials[J].Europeanheartjournal,2018,39(33):3105-3114.
[12] LewingtonS.Prospectivestudiescollaboration.Age-specificrelevanceofusualbloodpressuretovascularmortality:ameta-analysisofindividualdataforonemillionadultsin61prospectivestudies[J].Lancet,2002,360:1903-1913.
[13] XieX,AtkinsE,LvJ,etal.Effectsofintensivebloodpressureloweringoncardiovascularandrenaloutcomes:updatedsystematicreviewandmeta-analysis[J].TheLancet,2016,387(10017):435-443.
[14] LonnEM,BoschJ,López-JaramilloP,etal.Blood-pressureloweringinintermediate-riskpersonswithoutcardiovasculardisease[J].NewEnglandJournalofMedicine,2016,374(21):2009-2020.
[15] DahlöfB,DevereuxRB,KjeldsenSE,etal.CardiovascularmorbidityandmortalityintheLosartanInterventionForEndpointreductioninhypertensionstudy(LIFE):arandomisedtrialagainstatenolol[J].TheLancet,2002,359(9311):995-1003.
[16] ManciaG,KjeldsenSE,ZappeDH,etal.Cardiovascularoutcomesatdifferenton-treatmentbloodpressuresinthehypertensivepatientsoftheVALUEtrial[J].Europeanheartjournal,2016,37(12):955-964.
[17] ZhangW,ZhangS,DengY,etal.Trialofintensiveblood-pressurecontrolinolderpatientswithhypertension[J].NewEnglandJournalofMedicine,2021,385(14):1268-1279.
[18] ZhouB,Carrillo-LarcoRM,DanaeiG,etal.Worldwidetrendsinhypertensionprevalenceandprogressintreatmentandcontrolfrom1990to2019:apooledanalysisof1201population-representativestudieswith104millionparticipants[J].TheLancet,2021,398(10304):957-980.
[19] ManciaChairpersonG,BrunströmM,BurnierM,etal.2023ESHGuidelinesforthemanagementofarterialhypertensionTheTaskForceforthemanagementofarterialhypertensionoftheEuropeanSocietyofHypertensionEndorsedbytheEuropeanRenalAssociation(ERA)andtheInternationalSocietyofHypertension(ISH)[J].JHypertens,2023.
