小病灶可能发生“大”转移!医生提醒这个检查很重要
转自:上观新闻
近日
瑞金医院消化内科
来了一位“特殊”的患者
这位60多岁的刘先生(化名)
请放射科张欢医生
再用“神器”为他做一次探查
以确定自己是否得了直肠肿瘤
01非常焦虑的刘先生
2024年2月,刘先生在体检中心发现了直肠上有个小东西,不是息肉,不是癌,是个黏膜下隆起(如图1),大小约1公分。医生建议进一步检查,但刘先生觉得自己没有便秘、腹痛、便血、肛门坠胀感等不适症状,本想不理会了。但是女儿不放心,做了半天工作,带他来瑞金医院就诊,想搞清楚到底是个啥毛病。
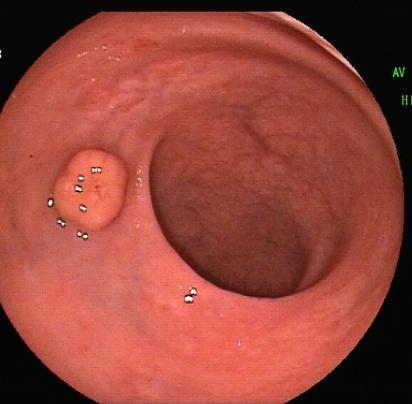
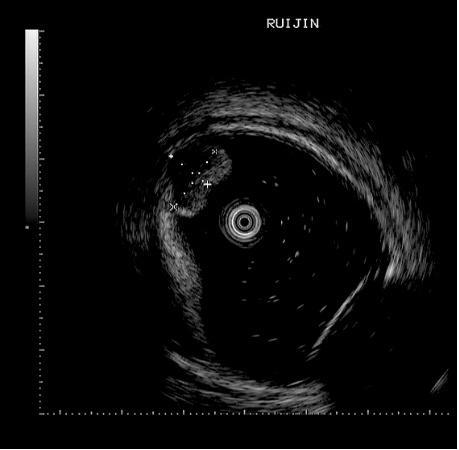
消化内科医生给他做了超声肠镜,原来刘先生的肠子确实是长了个东西,根据肠镜白光和超声肠镜下表现(如图2),考虑NET(神经内分泌瘤)可能性大,其它不能排除。
两次检查均未能明确肿块的性质,下一步应该采取怎样的治疗方案?由于刘先生之前听朋友讲过内镜下摘除肿块的方便与快捷,刘先生不由地陷入了沉思,是采取内镜切除还是做手术切除呢?是听朋友的经验还是医生的意见呢?一时间刘先生非常焦虑。
“根据超声胃镜和内镜下的表现,我们考虑或许是一个NET。NET非常‘调皮’,有时候会出现原发灶并不大,但坏份子跑到远处的情况。”消化内科张玲医生分析道。在刘先生住院后,为他安排了一个直肠MR(磁共振成像仪)辅助检查,一方面,能进一步确认病灶内部信息、浸润深度;另一方面看看周围淋巴结情况,以便为他制定最优化的个体化治疗方案。
02直肠MR,明察秋毫
随后,刘先生来到瑞金医院放射科,张欢医生对刘先生使用了“神器”——直肠MR进行探查,结果显示他的直肠中段粘膜下有病变,直肠系膜内有一枚小淋巴结,转移性可能大。
“这是典型的小病灶伴淋巴结转移,必须立即治疗!”张欢医生说。
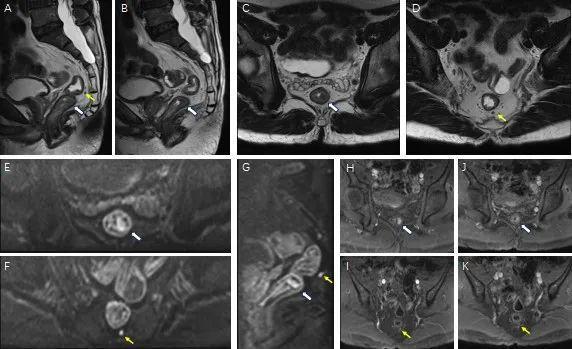
(T2加权成像示稍低信号的病灶位于中段直肠粘膜下10*6mm(白色箭头),直肠系膜内一枚小淋巴结显示,截面大小约3.3*2.6mm(黄色箭头)边界略欠清。增强早期病灶及小淋巴结明显强化,而后强化程度有所减低。故MR诊断为直肠中段粘膜下病变,直肠系膜内一枚小淋巴结显示,转移性可能大。)
为了打消刘先生的顾虑,张欢医生向刘先生详细讲解了淋巴结和直肠的关系。她说,直肠是身体内部的重要防线,而一个个淋巴结犹如防线周围的“哨兵”,时刻警惕着病原体的侵袭。一旦直肠遭受如肿瘤或感染时的威胁,淋巴结“哨兵”便会举起“武器”,迅速行动,过滤淋巴液,消灭病原体,保护直肠的安全。同时,淋巴结“哨兵”也会分泌淋巴液来运输直肠的养分,回收废物,可以说,只有两者相互配合,才能维护身体的健康和稳定。
但是一旦防线被“攻破”,就意味着“哨兵”淋巴结“英勇牺牲”,或者“哨兵”淋巴结偷偷做了肿瘤的“内线”,又或者是“哨兵”所驻扎的房子发生了变形,这些很难通过常规的检查观察到,只有通过MR的探查,不断扫描并检测到一个异常区域,不放过任何一个细节,才可能发现任何一个可能隐藏着的肿瘤。
千万不要小瞧这样的发现,有时候,正是因为及早发现了可疑的细节,才成功避免了一场不可挽回的大病变。“瑞金医院放射科选取的是高分辨率的探查方式,比常规的检查更细致。”放射科主任严福华说。
也就是说,对于识别直肠的病灶们,使用更精准、更高效的直肠MR扫描更为有效。
03小病灶“大”转移,尤其要重视
明确了病因,手术方案便可以清晰了!2024年3月,刘先生由胃肠外科严超医生带领团队实施了腹腔镜下的直肠癌根治术,术后不久,刘先生便恢复出院了。
术中取出的病理结果显示刘先生患的正是NET(神经内分泌瘤),低度恶性,直肠旁淋巴结见肿瘤转移,充分证实了手术方案是正确的。
手术后的刘先生始终搞不明白:为什么不到1厘米的病变就查出来是癌症呢?
张欢医生告诉他,影响肿瘤发生转移的因素有很多,肿瘤细胞转移有时跟肿瘤大小关系不大,主要取决于肿瘤的自身特性。有的肿瘤虽然个头小,但是相当“狡猾”,可能很早就出现转移了,但由于没有明显的症状,普通的检查也很难发现。“小病灶‘大’转移,并不是指转移的面积很大,发展成全身都有的现象,而是强调这个病灶本身是恶性肿瘤,一旦发生转移,要得到最有效的治疗,才不会发展成不可挽回的后果。”张欢医生说。
可能有人会问,都已经转移了,还有必要治疗吗?
医生提醒,按照现在的医疗技术,就算是癌症晚期,临床治愈的机会也是存在的,所以,一定不要灰心丧气,尽早接受治疗。


门诊时间
放射科张欢主任医师
周二上午特需门诊
胃肠MDT门诊
周二下午总院门诊
消化内科张玲副主任医师
周二下午、周四上午总院门诊
胃肠外科严超主任医师
周二全天总院门诊
周四上午特需门诊
文、编:张子晴
